经颈静脉肝内门体分流术治疗肝细胞癌合并食管胃底静脉曲张破裂出血的效果分析
DOI: 10.12449/JCH241016
Efficacy of transjugular intrahepatic portosystemic shunt in treatment of hepatocellular carcinoma comorbid with esophagogastric variceal bleeding
-
摘要:
目的 评估经颈静脉肝内门体分流术(TIPS)预防肝细胞癌(HCC)合并食管胃底静脉曲张破裂出血患者发生再出血的疗效,并探索影响预后的因素。 方法 回顾性分析2019年7月—2023年4月南方医科大学南方医院增城院区收治的HCC合并食管胃底静脉曲张破裂出血并接受TIPS治疗的35例患者的临床资料。Kaplan-Meier曲线评估TIPS术后再出血率及生存率。Cox回归模型分析患者术后再出血及生存的影响因素。 结果 所有患者TIPS手术均在技术上成功。中位随访时间16.4个月。随访期间11例(31.4%)患者发生食管胃底静脉曲张再出血,1个月、3个月和1年再出血率分别为5.7%、17.1%和28.6%。TIPS术后再出血的独立预测因子为WBC[风险比(HR)=1.31,95%CI:1.04~1.64,P=0.021]、肿瘤数目≥3个(HR=35.68,95%CI:1.74~733.79,P=0.021)和术前门静脉压力梯度(HR=0.85,95%CI:0.73~0.99,P=0.032)。术后发生分流道失功5例。随访期间,共有19例患者死亡,中位生存期为9.6个月;TIPS术后生存的独立预测因子为门静脉癌栓(PVTT)(HR=7.04,95%CI:1.31~37.78,P=0.023)、血清TBil(HR=1.02,95%CI:1.00~1.03,P=0.042)和血清Alb水平(HR=0.82,95%CI:0.72~0.94,P=0.004)。 结论 TIPS可作为预防HCC患者食管胃底静脉曲张再出血的治疗选择;在WBC、TBil较高或伴有PVTT患者中,患者预后较差,应谨慎决定是否进行TIPS治疗。 -
关键词:
- 癌, 肝细胞 /
- 门体分流术, 经颈静脉肝内 /
- 食管和胃静脉曲张 /
- 出血
Abstract:Objective To investigate the efficacy of transjugular intrahepatic portosystemic shunt (TIPS) in preventing rebleeding in patients with hepatocellular carcinoma (HCC) comorbid with esophagogastric variceal bleeding and the influencing factors for prognosis. Methods A retrospective analysis was performed for the clinical data of 35 HCC patients comorbid with esophagogastric variceal bleeding who were admitted to Zengcheng Branch of Nanfang Hospital, Southern Medical University, and were treated with TIPS from July 2019 to April 2023. The Kaplan-Meier curve was used to assess rebleeding rate and survival rate after TIPS, and the Cox regression model was used to investigate the influencing factors for postoperative rebleeding and survival. Results The TIPS procedure was technically successful in all patients, with a median follow-up time of 16.4 months. During follow-up, 11 patients (31.4%) experienced esophagogastric variceal rebleeding, with the 1-month, 3-month, and 1-year rebleeding rates of 5.7%, 17.1%, and 28.6%, respectively. White blood cell count (WBC) (risk ratio [HR]=1.31, 95% confidence interval [CI]: 1.04 — 1.64, P=0.021), number of tumors ≥3 (HR=35.68, 95%CI: 1.74 — 733.79, P=0.021), and portal pressure gradient before TIPS (HR=0.85, 95%CI: 0.73 — 0.99, P=0.032) were independent predictive factors for rebleeding after TIPS. Shunt dysfunction was observed in 5 patients after surgery. A total of 19 patients died during follow-up, with a median survival time of 9.6 months. Portal vein tumor thrombosis (PVTT) (HR=7.04, 95%CI: 1.31 — 37.78, P=0.023), total bilirubin (TBil) (HR=1.02, 95%CI: 1.00 — 1.03, P=0.042), and serum albumin (HR=0.82, 95%CI: 0.72 — 0.94, P=0.004) were independent predictive factors for survival after TIPS. Conclusion TIPS procedure can be used as a therapeutic option to prevent esophagogastric variceal rebleeding in patients with HCC. Patients with a relatively high level of WBC or TBil or those with PVTT tend to have a poorer prognosis, and the application of TIPS treatment in such patients should be determined with caution. -
富马酸替诺福韦酯(TDF)具有强效、极低耐药、安全性高、给药方便、价格便宜等特点,是目前国内外指南推荐的一线抗HBV药物[1-2]。本研究拟观察CHB患者使用TDF抗病毒治疗3年HBV DNA和HBsAg的动态变化。
1. 资料与方法
1.1 研究对象
选取2015年1月—2020年8月就诊于西安交通大学第二附属医院的单用TDF治疗的CHB患者。纳入标准:(1)符合《慢性乙型肝炎防治指南(2019年版)》[1]中的CHB诊断标准;(2)年龄≥18岁;(3)单用TDF(富马酸替诺福韦二吡呋酯片,齐鲁制药有限公司)抗病毒治疗≥3年;(4)病历资料完整。排除标准:(1)既往使用过其他核苷(酸)类似物(NUC)或干扰素治疗;(2)合并其他病因导致的肝损伤(如酒精性肝病、药物性肝损伤、自身免疫性肝病);(3)合并其他嗜肝病毒感染;(4)伴有肝硬化、肝癌或其他系统肿瘤;(5)使用免疫抑制剂。按照基线HBeAg水平分为HBeAg阴性组和HBeAg阳性组。
1.2 观察指标
观察HBeAg阳性及HBeAg阴性患者在治疗基线、1年、2年、3年各时间点的HBV DNA定量及HBsAg水平,分析其动态变化情况,并比较两组患者在上述时间点HBsAg水平分布情况。
1.3 检测方法
采用荧光定量PCR法检测血清HBV DNA定量,使用罗氏公司全自动AmpliPrep/COBAS TaqMan 48系统检测仪及配套试剂,最低检测下限为20 IU/mL;当患者HBV DNA<20 IU/mL时,定义为HBV DNA检测不到即阴转,并按19 IU/mL来计算HBV DNA对数值;采用化学发光法检测血清HBV标志物,使用美国雅培Architect i2000化学发光免疫分析仪及其配套试剂,HBsAg最低检测下限为0.05 IU/mL。本院HBsAg定量检测上限为25 000.00 IU/mL,即当患者HBsAg>25 000.00 IU/mL时,均按照25 000.00 IU/mL录入数据并统计分析。
1.4 统计学方法
采用SPSS 18.0软件进行统计学分析。符合正态分布的计量资料以x±s表示,两组间比较采用t检验;不符合正态分布的计量资料以[M (P25~P75)]表示,两组间比较采用Mann-Whitney U检验;不符合正态分布的重复测量资料先行对数转换,组内或组间比较采用重复测量资料的方差分析。计数资料两组间比较采用χ2检验或Fisher确切概率法。P<0.05为差异有统计学意义。
2. 结果
2.1 基线特征
共纳入CHB患者157例,年龄19~70岁,平均年龄(38.8±10.6)岁,男女比例1.09∶1。HBeAg阳性患者73例(46.5%),HBeAg阴性患者84例(53.5%),其中包括1例治疗前即为HBsAg阴性且高HBV DNA定量患者。HBeAg阳性患者更年轻,HBV DNA定量及HBsAg水平显著高于HBeAg阴性患者(P值均<0.001)。其他基线指标两组比较差异均无统计学意义(P值均>0.05)(表 1)。
表 1 患者的基线特征Table 1. Baseline characteristics of the patients指标 HBeAg阳性组(n=73) HBeAg阴性组(n=84) 统计值 P值 性别[例(%)] χ2=1.004 0.316 男 35(47.9) 47(56.0) 女 38(52.1) 37(44.0) 年龄(岁) 35.2±10.4 42.0±9.7 t=4.189 <0.001 ALT(U/L) 56.0(35.0~96.0) 56.0(24.3~77.8) Z=-1.529 0.126 AST(U/L) 48.0(32.0~83.0) 50.5(27.3~69.0) Z=-1.137 0.256 HBsAg(IU/mL) 10 633.6(2 084.8~24 005.7) 1 402.8(311.0~2 863.5) Z=-7.335 <0.001 HBV DNA(log10 IU/mL) 5.7±2.3 3.9±1.5 t=-3.021 <0.001 2.2 HBV DNA的动态变化
HBeAg阳性组基线HBV DNA定量为(5.7±2.3)log10 IU/mL,HBeAg阴性组基线HBV DNA定量为(3.9±1.5)log10 IU/mL。TDF抗病毒治疗1年时,HBeAg阳性和HBeAg阴性患者的HBV DNA定量分别为(2.1±1.4)log10 IU/mL和(1.5±0.5)log10 IU/mL,HBV DNA转阴率分别为65.8%和81.0%,差异具有统计学意义(χ2=4.676,P<0.05)。TDF治疗2年时,HBeAg阳性和HBeAg阴性患者的HBV DNA定量分别为(1.6±0.9)log10 IU/mL和(1.3±0.2)log10 IU/mL,HBV DNA阴转率差异有统计学意义(P<0.05)。TDF治疗3年,HBV DNA阴转率差异无统计学意义(P>0.05)(图 1)。
2.3 HBsAg的动态变化
随着TDF抗病毒时间的延长,HBsAg水平在HBeAg阳性和HBeAg阴性患者中均呈下降趋势,组内比较差异均有统计学意义(F值分别为26.850和8.096,P值均<0.001)。且在各时间点上,HBeAg阳性患者HBsAg水平显著高于HBeAg阴性患者(F=25.456,P<0.001)(表 2)。
表 2 各时间点HBeAg阳性和HBeAg阴性患者HBsAg水平Table 2. HBsAg levels in HBeAg-positive and HBeAg-negative patients at each time point组别 例数 基线 1年 2年 3年 F值 P值 HBeAg阳性组(IU/mL) 73 10 633.6(2 084.8~24 005.7) 4 200.3(13 59.0~11 003.1) 2 353.8(1 032.2~8 799.4) 1 534.9(912.7~5 885.9) 26.850 <0.001 HBeAg阴性组(IU/mL) 84 1 402.8(311.0~2 863.5) 1 020.0(167.3~2 608.8) 703.0(164.2~2 054.0) 677.8(119.4~1 974.8) 8.096 <0.001 对基线HBsAg水平进行分层,不同基线HBsAg水平的HBeAg阳性和HBeAg阴性患者在TDF治疗期间,HBsAg水平均呈现不断下降趋势(P值均<0.05)(表 3、4)。
表 3 不同基线HBsAg水平的HBeAg阳性患者HBsAg水平的3年动态变化Table 3. Three-year dynamic changes of HBsAg levels in HBeAg-positive patients with different baseline HBsAg levelsHBsAg水平 例数 基线 1年 2年 3年 F值 P值 ≤3000(IU/mL) 21 1 158.2(935.4~2 072.3) 1 319.1(691.3~1 819.0) 827.0(581.4~1 541.1) 623.2(424.3~1 468.2) 7.202 0.002 3000~10 000(IU/mL) 15 5 873.7(5 231.7~6 906.7) 4 009.9(1 823.9~5 050.2) 2 513.0(1 239.0~4 500.0) 1 985.5(998.2~3 500.2) 11.106 0.001 10 000~20 000(IU/mL) 10 16 228.6(1 094.3~19 252.9) 6 918.4(471.5~9 846.6) 4 015.0(371.4~7 043.0) 2 645.7(290.6~6 731.5) 8.991 0.008 ≥20 000(IU/mL) 27 25 000.0(23 324.1~25 000.0) 12 608.5(6 778.2~22 054.1) 9 669.1(2 353.8~14 158.4) 7 218.1(1 621.0~9 897.2) 77.420 <0.001 表 4 不同基线HBsAg水平的HBeAg阴性患者HBsAg水平的3年动态变化Table 4. Three-year dynamic changes of HBsAg levels in HBeAg-negative patients with different baseline HBsAg levelsHBsAg水平 例数 基线 1年 2年 3年 F值 P值 ≤3000(IU/mL) 64 684.5(213.8~1 702.9) 518.8(143.5~1 343.4) 387.6(56.4~1 116.5) 356.7(40.0~889.2) 13.427 <0.001 3000~10 000(IU/mL) 15 3 979.5(3 250.2~7 315.2) 3 001.2(2 655.5~5 157.0) 2 754.2(2 523.5~5 687.0) 2 498.6(1 821.7~5 301.2) 2.508 0.010 10 000~20 000(IU/mL) 5 10 339.7(10 102.8~11 094.4) 9 846.5(7 249.0~16 127.6) 9 399.2(6 815.4~13 365.4) 8 365.3(6 215.9~12 915.3) 1 571.900 0.001 ≥20 000(IU/mL) 0 - - - - - - HBeAg阳性患者在TDF治疗过程中,中位HBsAg水平在第1年时下降1 856.5(158.4~12 103.1)IU/mL,第2年时下降879.8(130.5~2 382.5)IU/mL,第3年时下降479.9(95.0~1 662.4)IU/mL,差异有统计学意义(F=10.972,P<0.001)。HBeAg阴性患者在TDF治疗过程中,中位HBsAg水平在第1年时下降130.3(-0.6~482.2)IU/mL,第2年时下降159.0(8.2~346.6)IU/mL,第3年时下降78.9(4.7~284.0)IU/mL,差异无统计学意义(F=0.513,P>0.05)。HBeAg阳性患者HBsAg水平下降显著高于HBeAg阴性患者,差异有统计学意义(F=17.251,P<0.001)(图 2)。
2.4 治疗不同时间点HBsAg水平的分布情况
TDF治疗过程中,HBsAg水平在<1500 IU/mL以内的各区段累积百分比逐渐上升。TDF治疗第1、2、3年,HBsAg的阴转率分别为0.6%(1/157)、0.6%(1/157)、1.3%(2/157),差异无统计学意义(χ2=0.504,P=0.777)。TDF治疗第1、2、3年,HBsAg<100 IU/mL的患者占比分别为8.3%(13/157)、11.5%(18/157)、14.0%(22/157),差异无统计学意义(χ2=2.594,P=0.273)。TDF治疗第1、2、3年,HBsAg<1000 IU/mL的患者占比分别为32.5%(51/157)、40.1%(63/157)、45.2%(71/157),差异无统计学意义(χ2=5.412,P=0.067)。TDF治疗第1、2、3年,HBsAg<1500 IU/mL的患者占比分别为43.9%(69/157)、50.3%(79/157)、59.2%(93/157),差异有统计学意义(χ2=7.410,P=0.025)。
TDF治疗1、2、3年,HBeAg阴性患者HBsAg<100 IU/mL、<1000 IU/mL、<1500 IU/mL的患者比例均高于HBeAg阳性患者,差异有统计学意义(P值均<0.05)(表 5)。
表 5 各时间点HBeAg阳性和HBeAg阴性不同区段HBsAg的患者分布Table 5. Distribution of different segments of HBsAg at each time point in HBeAg-positive and HBeAg-negative patientsHBsAg水平 例数 1年 2年 3年 <0.05 IU/mL HBeAg阳性[例(%)] 73 0 0 0 HBeAg阴性[例(%)] 84 1(1.2) 1(1.2) 2(2.4) χ2值 0.875 0.875 1.761 P值 0.350 0.350 0.185 <100 IU/mL HBeAg阳性[例(%)] 73 1(1.4) 1(1.4) 1(1.4) HBeAg阴性[例(%)] 84 12(14.3) 17(20.2) 21(25.0) χ2值 8.579 13.699 18.100 P值 0.003 <0.001 <0.001 <1000 IU/mL HBeAg阳性[例(%)] 73 10(13.7) 18(24.7) 22(30.1) HBeAg阴性[例(%)] 84 41(48.8) 45(53.6) 49(58.3) χ2值 21.954 13.591 12.535 P值 <0.001 <0.001 <0.001 <1500 IU/mL HBeAg阳性[例(%)] 73 19(26.0) 26(35.6) 35(47.9) HBeAg阴性[例(%)] 84 50(59.5) 53(63.1) 58(69.0) χ2值 17.790 11.797 7.203 P值 <0.001 0.001 0.009 3. 讨论
根据目前关于TDF的临床研究报道,其可强效持续抑制病毒复制,具有高耐药屏障。本研究通过对西安交通大学第二附属医院157例使用TDF抗病毒治疗的CHB患者进行真实世界的回顾性分析,发现整体上患者的血清HBV DNA定量和HBsAg水平在TDF治疗中呈逐渐下降趋势,与既往研究[3-4]结果一致。但在HBeAg阳性患者中,TDF治疗3年有2.7%的患者尚未实现HBV DNA阴转,HBV DNA处于低水平复制状态。既往有针对恩替卡韦(ETV)和TDF的真实世界研究[5]认为无论HBeAg状态如何,ETV和TDF治疗的初治CHB患者完全病毒学应答率通常在90%以上。随着检测技术的创新和发展,HBV DNA检测下限逐渐被突破,既往认为“HBV DNA阴性”的部分患者被证实有低水平的HBV复制,这部分低病毒血症(low-level viremia,LLV)状态患者检出率逐渐提高。LLV定义为抗病毒治疗48周后可持续或间歇检测到低水平的HBV DNA,即>检测下限但<2000 IU/mL[6],国内认为检测下限为10 IU/mL或者20 IU/mL[7],美国肝病学会制定的检测下限为10 IU/mL[8]。有学者[9]认为LLV可能和NUC不能完全阻断DNA链的合成有关。此外,随着用药时间的延长,近年来已有文献[10]报道TDF耐药的现象,持续的病毒血症可能与HBV耐药相关突变、基线HBeAg阳性状态、初始高病毒定量等因素有关[11]。LLV状态的CHB患者继续原方案治疗短期内有病毒学突破和耐药风险,长期存在肝病进展风险[6]。对于这部分患者的管理,有专家建议治疗过程中尽可能的提高患者依从性,定期行高灵敏度HBV DNA检测,积极调整抗病毒治疗方案,以获得更高的完全病毒学应答率及更好的长期预后[7]。针对此类患者需排查是否存在不规范用药,并考虑病毒基因型检测、耐药相关突变基因检测以及更换抗病毒方案或者联合抗病毒治疗。
进一步分析显示,HBeAg阳性患者相较HBeAg阴性患者年龄更轻,这与此前研究结果类似[12],但不排除与研究样本量较小有关,拟在后续研究中继续扩大样本量进一步分析。HBeAg阳性患者基线及各个治疗时间点上HBV DNA定量和HBsAg水平显著高于HBeAg阴性患者,这可能与慢性HBV感染的自然史有关[13]。在慢性HBV感染中,HBeAg阳性慢性感染期属于早期阶段,机体对病毒处于免疫耐受状态(免疫耐受期),表现为高HBV DNA定量和高HBsAg水平。随着病毒不断复制,宿主对病毒的免疫耐受状态打破,免疫系统识别并攻击HBV,进入免疫清除期,HBsAg和HBV DNA水平逐渐下降,病程逐渐由HBeAg阳性阶段转换为HBeAg阴性阶段,进入免疫控制期及HBeAg阴性肝炎期[14]。
本团队此前研究[4]发现,CHB患者使用ETV抗病毒治疗,血清HBsAg水平的下降呈现出“快速下降期”和“缓慢下降期”两个阶段,本研究中仅在HBeAg阳性患者中有类似发现。TDF治疗中,HBeAg阳性患者第1年HBsAg水平下降明显快于第2年和第3年,可见HBeAg阳性患者HBsAg水平的下降呈现先快后慢;而在HBeAg阴性患者中HBsAg水平虽然整体上呈现逐渐下降,但前后下降速度无明显变化。表明TDF和ETV在降低HBsAg方面并不一致,其机制有待进一步探讨。治疗全程HBeAg阳性患者HBsAg水平下降速度显著快于HBeAg阴性患者,与Zoutendijk等[15]的研究结果相似。HBsAg的分泌机制或许可以解释NUC治疗过程中HBsAg下降呈现出的“先快后慢”的现象:血清HBsAg不仅来自具有转录活性cccDNA的信使RNA,而且还来源于整合的HBV DNA序列[16]。这些HBsAg或与病毒核衣壳结合以含有HBV DNA的病毒粒子包膜的形式分泌到血液循环中,或以无病毒核衣壳的空HBsAg亚病毒粒子的形式直接分泌到血液循环中。当血清HBsAg水平很高时,相当大比例的HBsAg可能来自含HBV DNA的病毒粒子[17],在NUC治疗期间,强效快速的抑制病毒复制将导致含有HBV DNA的病毒粒子急剧减少,继而引起HBsAg快速减少,因此表现为TDF治疗第一年,HBsAg水平下降速度最快。随着时间的推移及病毒定量的降低,血清中HBsAg相对更多是来自cccDNA或整合的HBV DNA序列,以及空HBsAg颗粒的分泌,但这些途径受NUC治疗的影响很小[18]。这可以解释本研究在随后几年的TDF治疗中,HBsAg下降速度明显放缓。
然而,作为逆转录酶抑制剂,即使ETV、TDF或富马酸丙酚替诺福韦酯(TAF)等一线NUC,均不能直接抑制cccDNA的转录活性,很难获得HBsAg的清除[19],本研究中使用TDF治疗3年,仅有1例(1.2%)患者实现HBsAg清除。这就意味着为实现HBsAg清除而有必要另辟他径,即与其他机制药物联合使用,如免疫制剂、干扰素等。近年来,慢性乙型肝炎临床治愈(功能性治愈)专家共识[20]和指南[1]中,肯定了聚乙二醇干扰素α(PEG-IFNα)在降低HBsAg和实现HBsAg清除方面的良好疗效,并将HBsAg<1500 IU/mL作为PEG-IFNα治疗的优势人群,对于获得低HBsAg水平和低HBV DNA定量的NUC经治患者,序贯或联合PEG-IFNα可显著增加HBsAg阴转率和血清学转换率。TDF治疗3年,HBsAg<1500 IU/mL的HBeAg阳性和HBeAg阴性患者比例高达47.9%和69.0%,这为PEG-IFNα的使用带来更多的潜在优势患者,从而进一步实现临床治愈[21-23]。
总之,TDF作为一线抗HBV药物,治疗期间HBV DNA定量和HBsAg水平均不断下降,其疗效值得肯定。CHB患者使用TDF治疗3年,近一半患者可以达到HBsAg<1500 IU/mL从而成为未来临床治愈的优势人群。对于长期使用TDF但仍未获得HBV DNA阴转的患者需密切观察。
-
表 1 35例患者基线特征
Table 1. Patients’ baseline characteristics
指标 数值 年龄(岁) 56.0(52.0~63.0) 男性[例(%)] 33(94.3) 肝病病因[例(%)] 乙型肝炎 27(77.1) 丙型肝炎 3(8.6) 其他 5(14.3) 门静脉血栓[例(%)] 10(28.6) PVTT[例(%)] 12(34.3) 既往肝性脑病[例(%)] 2(5.7) 实验室指标(TIPS术前) WBC(×109/L) 5.0(3.5~9.1) ALT(U/L) 23.4(18.3~52.9) TBil(μmol/L) 29.7(18.6~38.9) Alb(g/dL) 31.7(29.0~35.4) SCr(μmol/L) 75.2(65.0~122.9) PT(s) 17.2(14.9~19.3) AFP(ng/mL) 11.8(5.6~99.7) 肿瘤数目[例(%)] 1个 14(40.0) 2个 11(31.4) ≥3个 10(28.6) 肿瘤最大直径(mm) 40.0(24.0~65.0) MELD评分(分) 12.7(10.6~20.2) Child-Pugh分级[例(%)] A级 9(25.7) B级 23(65.7) C级 3(8.6) 巴塞罗那分期[例(%)] A期 15(42.9) B期 13(37.1) C期 4(11.4) D期 3(8.6) 急诊TIPS[例(%)] 10(28.6) TIPS术前PPG(mmHg) 22.5(18.0~25.3)1) TIPS术后PPG(mmHg) 9.0(8.0~12.0)1) PPG下降率≥50% 24(68.6)1) 注:1)1例患者未测得术前及术后门静脉压力。PVTT,门静脉癌栓;SCr,血肌酐;PT,凝血酶原时间;AFP,甲胎蛋白。
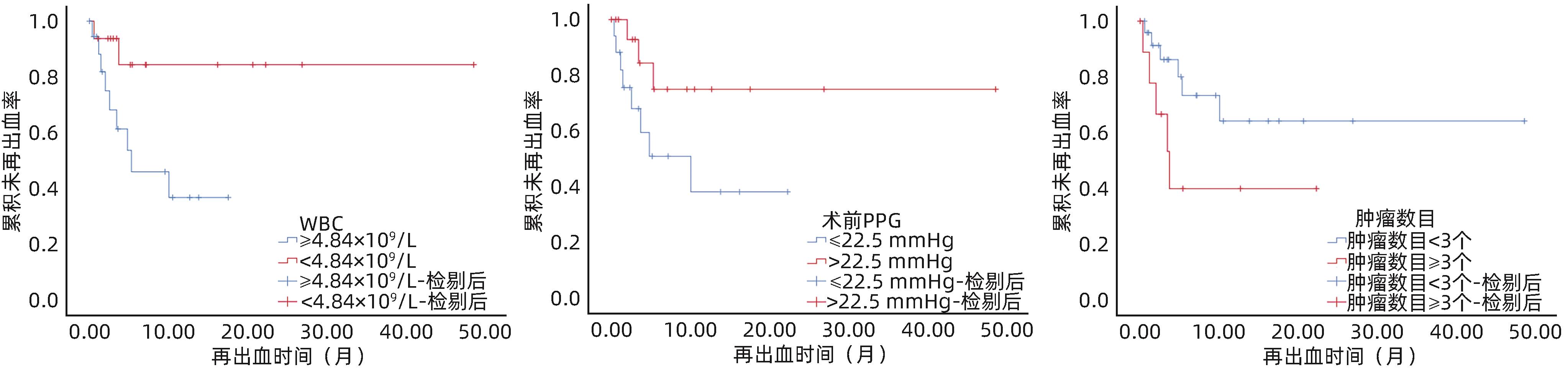
表 2 影响 HCC患者再出血的单因素和多因素Cox分析
Table 2. Univariate and multivariate Cox analysis affecting rebleeding in patients with HCC
指标 单因素分析 多因素分析 HR(95%CI) P值 HR(95%CI) P值 PVTT 1.95(0.55~6.89) 0.300 实验室指标(TIPS术前) WBC 1.10(1.00~1.20) 0.044 1.31(1.04~1.64) 0.021 TBil 1.00(0.97~1.02) 0.859 Alb 0.96(0.87~1.06) 0.437 肿瘤数目 1个 1.00 2个 1.05(0.21~5.22) 0.954 3.06(0.25~37.60) 0.382 ≥3个 2.78(0.66~11.65) 0.162 35.68(1.74~733.79) 0.021 Child-Pugh分级 A级 1.00 B级 0.68(0.18~2.55) 0.566 C级 1.63(0.29~9.01) 0.577 急诊TIPS 2.25(0.68~7.43) 0.184 TIPS术前PPG 0.93(0.82~1.04) 0.208 0.85(0.73~0.99) 0.032 TIPS术后PPG 0.94(0.82~1.07) 0.341 注:PVTT赋值:有=1,无=0;急诊TIPS赋值:行急诊TIPS=1,未行急诊TIPS(即择期TIPS)=0。
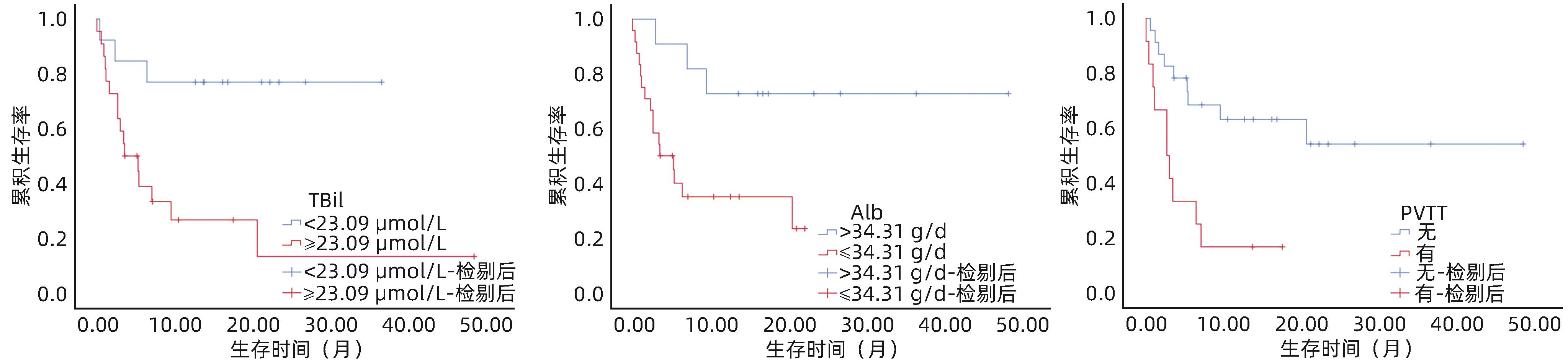
表 3 影响 HCC患者死亡的单因素和多因素Cox分析
Table 3. Univariate and multivariate Cox analysis affecting death in patients with HCC
指标 单因素分析 多因素分析 HR(95%CI) P值 HR(95%CI) P值 男性 5.17(1.11~24.13) 0.037 3.12(0.04~261.77) 0.615 门静脉血栓 3.10(1.25~7.67) 0.015 1.64(0.42~6.39) 0.475 PVTT 3.80(1.48~9.75) 0.005 7.04(1.31~37.78) 0.023 既往肝性脑病 3.96(0.85~18.46) 0.080 实验室指标(TIPS术前) WBC 1.07(0.99~1.16) 0.109 TBil 1.01(1.00~1.02) 0.005 1.02(1.00~1.03) 0.042 Alb 0.94(0.87~1.01) 0.097 0.82(0.72~0.94) 0.004 Cr 1.01(1.00~1.01) 0.043 1.01(1.00~1.02) 0.139 PT 1.12(1.00~1.25) 0.043 INR 5.16(1.05~25.37) 0.044 1.18(0.07~20.50) 0.910 MELD评分(分) 1.11(1.03~1.20) 0.009 Child-Pugh分级 A级 1.00 B级 4.69(1.06~20.77) 0.042 1.61(0.26~10.04) 0.611 C级 7.37(1.18~45.89) 0.032 0.84(0.03~20.52) 0.915 TIPS术前PPG 1.04(0.96~1.13) 0.344 注:门静脉血栓赋值:有=1,无=0;PVTT赋值:有=1,无=0;既往肝性脑病赋值:有=1,无=0。
-
[1] GINÈS P, KRAG A, ABRALDES JG, et al. Liver cirrhosis[J]. Lancet, 2021, 398( 10308): 1359- 1376. DOI: 10.1016/S0140-6736(21)01374-X. [2] European Association for the Study of the Liver. EASL clinical practice guidelines for the management of patients with decompensated cirrhosis[J]. J Hepatol, 2018, 69( 2): 406- 460. DOI: 10.1016/j.jhep.2018.03.024. [3] de FRANCHIS R, FACULTY BV. Expanding consensus in portal hypertension: Report of the Baveno VI Consensus Workshop: Stratifying risk and individualizing care for portal hypertension[J]. J Hepatol, 2015, 63( 3): 743- 752. DOI: 10.1016/j.jhep.2015.05.022. [4] GIANNINI EG, RISSO D, TESTA R, et al. Prevalence and prognostic significance of the presence of esophageal varices in patients with hepatocellular carcinoma[J]. Clin Gastroenterol Hepatol, 2006, 4( 11): 1378- 1384. DOI: 10.1016/j.cgh.2006.08.011. [5] GARCIA-TSAO G, ABRALDES JG, BERZIGOTTI A, et al. Portal hypertensive bleeding in cirrhosis: Risk stratification, diagnosis, and management: 2016 practice guidance by the American Association for the study of liver diseases[J]. Hepatology, 2017, 65( 1): 310- 335. DOI: 10.1002/hep.28906. [6] DARIUSHNIA SR, HASKAL ZJ, MIDIA M, et al. Quality improvement guidelines for transjugular intrahepatic portosystemic shunts[J]. J Vasc Interv Radiol, 2016, 27( 1): 1- 7. DOI: 10.1016/j.jvir.2015.09.018. [7] LIU L, ZHAO Y, QI XS, et al. Transjugular intrahepatic portosystemic shunt for symptomatic portal hypertension in hepatocellular carcinoma with portal vein tumor thrombosis[J]. Hepatol Res, 2014, 44( 6): 621- 630. DOI: 10.1111/hepr.12162. [8] ZHOU J, SUN HC, WANG Z, et al. Guidelines for the diagnosis and treatment of primary liver cancer(2022 edition)[J]. Liver Cancer, 2023, 12( 5): 405- 444. DOI: 10.1159/000530495. [9] LYU Y, FAN DM, HAN GH. Application status and future prospect of transjugular intrahepatic portosystemic shunt in gastroesophageal variceal bleeding in liver cirrhosis[J]. J Clin Hepatol, 2022, 38( 6): 1229- 1233. DOI: 10.3969/j.issn.1001-5256.2022.06.004.吕勇, 樊代明, 韩国宏. 经颈静脉肝内门体分流术在肝硬化食管胃底静脉曲张破裂出血中的应用现状与未来展望[J]. 临床肝胆病杂志, 2022, 38( 6): 1229- 1233. DOI: 10.3969/j.issn.1001-5256.2022.06.004. [10] GUPTA VF, AGASSI A, MARTIN JG, et al. Intravascular ultrasound guidance for transjugular intrahepatic portosystemic shunt creation reduces laboratory markers of acute liver injury[J]. J Vasc Interv Radiol, 2023, 34( 10): 1680- 1689. e 2. DOI: 10.1016/j.jvir.2023.06.034. [11] ZHANG XW, TSAUO J, TIE J, et al. Emergent transjugular intrahepatic portosystemic shunt creation for acute gastric variceal bleeding in patients with hepatocellular carcinoma[J]. J Vasc Interv Radiol, 2022, 33( 6): 702- 706. DOI: 10.1016/j.jvir.2022.03.012. [12] TSAUO J, TIE J, XUE H, et al. Transjugular intrahepatic portosystemic shunt creation for the prevention of gastric variceal rebleeding in patients with hepatocellular carcinoma: A multicenter retrospective study[J]. J Vasc Interv Radiol, 2021, 32( 7): 963- 969. DOI: 10.1016/j.jvir.2021.04.005. [13] LIU JC, MA JQ, ZHOU C, et al. Potential benefits of underdilation of 8-mm covered stent in transjugular intrahepatic portosystemic shunt creation[J]. Clin Transl Gastroenterol, 2021, 12( 6): e00376. DOI: 10.14309/ctg.0000000000000376. [14] CAO LM, ZHANG YX, LIANG ZH, et al. Clinical efficacy of repeated TACE combined with TIPS in treatment of patients with hepatocellular carcinoma complicated by liver cirrhosis and upper gastrointestinal bleeding[J]. Clin Misdiagn Misther, 2022, 35( 2): 39- 43. DOI: 10.3969/j.issn.1002-3429.2022.02.010.曹莉明, 张勇学, 梁志会, 等. 多次TACE联合TIPS治疗肝癌合并肝硬化上消化道出血的临床效果[J]. 临床误诊误治, 2022, 35( 2): 39- 43. DOI: 10.3969/j.issn.1002-3429.2022.02.010. [15] Chinese Society of Spleen and Portal Hypertension Surgery, Chinese Society of Surgery, Chinese Medical Association. Chinese expert consensus on clinical diagnosis and treatment of portal hypertension with hepatocellular carcinoma(2022 edition)[J]. Chin J Dig Surg, 2022, 21( 4): 444- 455. DOI: 10.3760/cma.j.cn115610-20220223-00104.中华医学会外科学分会脾及门静脉高压外科学组. 门静脉高压合并肝细胞癌临床诊断与治疗中国专家共识(2022版)[J]. 中华消化外科杂志, 2022, 21( 4): 444- 455. DOI: 10.3760/cma.j.cn115610-20220223-00104. [16] WU WY, ZHANG FM, MEI XC, et al. Balloon-compression endoscopic injection sclerotherapy versus transjugular intrahepatic portosystemic shunt for esophageal variceal rebleeding[J]. Surg Endosc, 2023, 37( 7): 5766- 5774. DOI: 10.1007/s00464-023-10085-y. [17] XUE H, ZHANG M, PANG JX, et al. Transjugular intrahepatic portosystemic shunt vs endoscopic therapy in preventing variceal rebleeding[J]. World J Gastroenterol, 2012, 18( 48): 7341- 7347. DOI: 10.3748/wjg.v18.i48.7341. [18] LIU JC, SHI Q, XIAO SP, et al. Using transjugular intrahepatic portosystemic shunt as the first-line therapy in secondary prophylaxis of variceal hemorrhage[J]. J Gastroenterol Hepatol, 2020, 35( 2): 278- 283. DOI: 10.1111/jgh.14761. [19] RIPOLL C, GENESCÀ J, ARAUJO IK, et al. Rebleeding prophylaxis improves outcomes in patients with hepatocellular carcinoma. A multicenter case-control study[J]. Hepatology, 2013, 58( 6): 2079- 2088. DOI: 10.1002/hep.26629. [20] AUGUSTIN S, MUNTANER L, ALTAMIRANO JT, et al. Predicting early mortality after acute variceal hemorrhage based on classification and regression tree analysis[J]. Clin Gastroenterol Hepatol, 2009, 7( 12): 1347- 1354. DOI: 10.1016/j.cgh.2009.08.011. [21] CHEN J, TSENG Y, LUO TC, et al. Prophylactic endoscopic therapy for variceal bleeding in patients with hepatocellular carcinoma[J]. J Cancer, 2019, 10( 14): 3087- 3093. DOI: 10.7150/jca.30434. [22] LEE YR, PARK SY, TAK WY. Treatment outcomes and prognostic factors of acute variceal bleeding in patients with hepatocellular carcinoma[J]. Gut Liver, 2020, 14( 4): 500- 508. DOI: 10.5009/gnl19155. [23] KAWAI T, YASHIMA Y, SUGIMOTO T, et al. Emergency endoscopic variceal ligation following variceal rupture in patients with advanced hepatocellular carcinoma and portal vein tumor thrombosis: A retrospective study[J]. World J Surg Oncol, 2016, 14: 52. DOI: 10.1186/s12957-016-0802-z. [24] LIANG XX, HE LL, YANG JR, et al. Risk factors of rebleeding after endoscopic treatment of patients with portal vein tumor thrombus and esophagogastric variceal bleeding[J]. J Clin Hepatol, 2022, 38( 10): 2290- 2295. DOI: 10.3969/j.issn.1001-5256.2022.10.017.梁秀霞, 何玲玲, 杨君茹, 等. 内镜治疗肝细胞癌合并门静脉癌栓患者食管胃静脉曲张出血后再出血的危险因素分析[J]. 临床肝胆病杂志, 2022, 38( 10): 2290- 2295. DOI: 10.3969/j.issn.1001-5256.2022.10.017. [25] CHANG CJ, HOU MC, LIAO WC, et al. Risk factors of early re-bleeding and mortality in patients with ruptured gastric varices and concomitant hepatocellular carcinoma[J]. J Gastroenterol, 2012, 47( 5): 531- 539. DOI: 10.1007/s00535-011-0518-3. [26] WALLACE M, SWAIM M. Transjugular intrahepatic portosystemic shunts through hepatic neoplasms[J]. J Vasc Interv Radiol, 2003, 14( 4): 501- 507. DOI: 10.1097/01.rvi.0000064846.87207.ab. [27] FONIO P, DISCALZI A, CALANDRI M, et al. Incidence of hepatic encephalopathy after transjugular intrahepatic portosystemic shunt(TIPS) according to its severity and temporal grading classification[J]. Radiol Med, 2017, 122( 9): 713- 721. DOI: 10.1007/s11547-017-0770-6. [28] LIU MY, LI WZ, LI PJ, et al. Comparison of endoscopic therapy and TIPS in prophylaxis and treatment of variceal bleeding in decompensated portal hypertension[J]. J Clin Hepatol, 2023, 39( 7): 1529- 1534. DOI: 10.3969/j.issn.1001-5256.2023.07.003.刘梦莹, 李伟之, 李培杰, 等. 失代偿期门静脉高压并发食管胃静脉曲张出血的防治: 内镜vs经颈静脉肝内门体分流术[J]. 临床肝胆病杂志, 2023, 39( 7): 1529- 1534. DOI: 10.3969/j.issn.1001-5256.2023.07.003. [29] ZHENG MH, CHEN YP, BAI JL, et al. Transjugular intrahepatic portosystemic shunt versus endoscopic therapy in the secondary prophylaxis of variceal rebleeding in cirrhotic patients: Meta-analysis update[J]. J Clin Gastroenterol, 2008, 42( 5): 507- 516. DOI: 10.1097/MCG.0b013e31815576e6. [30] BAI M, QI XS, YANG ZP, et al. Predictors of hepatic encephalopathy after transjugular intrahepatic portosystemic shunt in cirrhotic patients: A systematic review[J]. J Gastroenterol Hepatol, 2011, 26( 6): 943- 951. DOI: 10.1111/j.1440-1746.2011.06663.x. [31] NARDELLI S, GIOIA S, PASQUALE C, et al. Cognitive impairment predicts the occurrence of hepatic encephalopathy after transjugular intrahepatic portosystemic shunt[J]. Am J Gastroenterol, 2016, 111( 4): 523- 528. DOI: 10.1038/ajg.2016.29. [32] BERLIOUX P, ROBIC MA, POIRSON H, et al. Pre-transjugular intrahepatic portosystemic shunts(TIPS) prediction of post-TIPS overt hepatic encephalopathy: The critical flicker frequency is more accurate than psychometric tests[J]. Hepatology, 2014, 59( 2): 622- 629. DOI: 10.1002/hep.26684. 期刊类型引用(3)
1. 肖旺华. 替诺福韦酯在妊娠合并慢性乙型肝炎中的母婴阻断效果观察. 实用中西医结合临床. 2024(24): 69-71+81 .  百度学术
百度学术2. 张郴华,邓英. 低乙肝表面抗原水平慢性乙型病毒性肝炎患者应用长效α干扰素联合替诺福韦酯治疗的临床效果. 现代医学与健康研究电子杂志. 2023(16): 49-51 .  百度学术
百度学术3. 万丽红,张静,陈爽,赵萍. 替诺福韦酯联合复方益肝灵片对肺结核合并HBV携带患者免疫功能及肝肾功能的影响. 临床和实验医学杂志. 2023(18): 1938-1942 .  百度学术
百度学术其他类型引用(4)
-




 PDF下载 ( 1038 KB)
PDF下载 ( 1038 KB)

 下载:
下载:


 下载:
下载:
 百度学术
百度学术



